東京新宿メディカルセンター初期研修理念
医学的に有能であるのみならず、人間的に尊敬に値する臨床医を育成します。
基本方針
以下の資質を十分に備えた医師を養成します。
- 医師としての基本的価値観(プロフェッショナリズム)、すなわち社会的使命を自覚し、人間性の尊重と自らを高める姿勢
- 地域住民の医療・健康ニーズに対応できる、プライマリ・ケアおよび救急診療をはじめとする幅広い基本的臨床能力
- 患者の権利・意思および社会的背景を尊重し、個々の患者にとって最適で安全な医療を実践でき、医療従事者の安全性にも配慮する能力
- 患者およびその家族、院内外の医師やコメディカルスタッフと良好な人間関係を構築でき、チーム医療の中心的役割を担う医師として尊敬・信頼されるに値する人格・礼儀・態度
- 医学と医療における科学的アプローチを理解し、自らが直面する診療上の問題に対して、科学的根拠に経験を加味して解決を図り、学術活動を通じて医学医療の発展に寄与する
- 医療の質の向上のために常に省察し、仲間と互いに研鑽しながら、後進の育成にも携わり、生涯にわたって自律的に学び続ける姿勢
到達目標
【研修プログラムの特徴】
当院は、昭和33年より厚生省の研修病院に指定され、現行の医師臨床研修制度においても厚生労働省指定管理型臨床研修病院として「卒後臨床研修プログラム」に則り、卒後2年間の医師の養成を行っている。
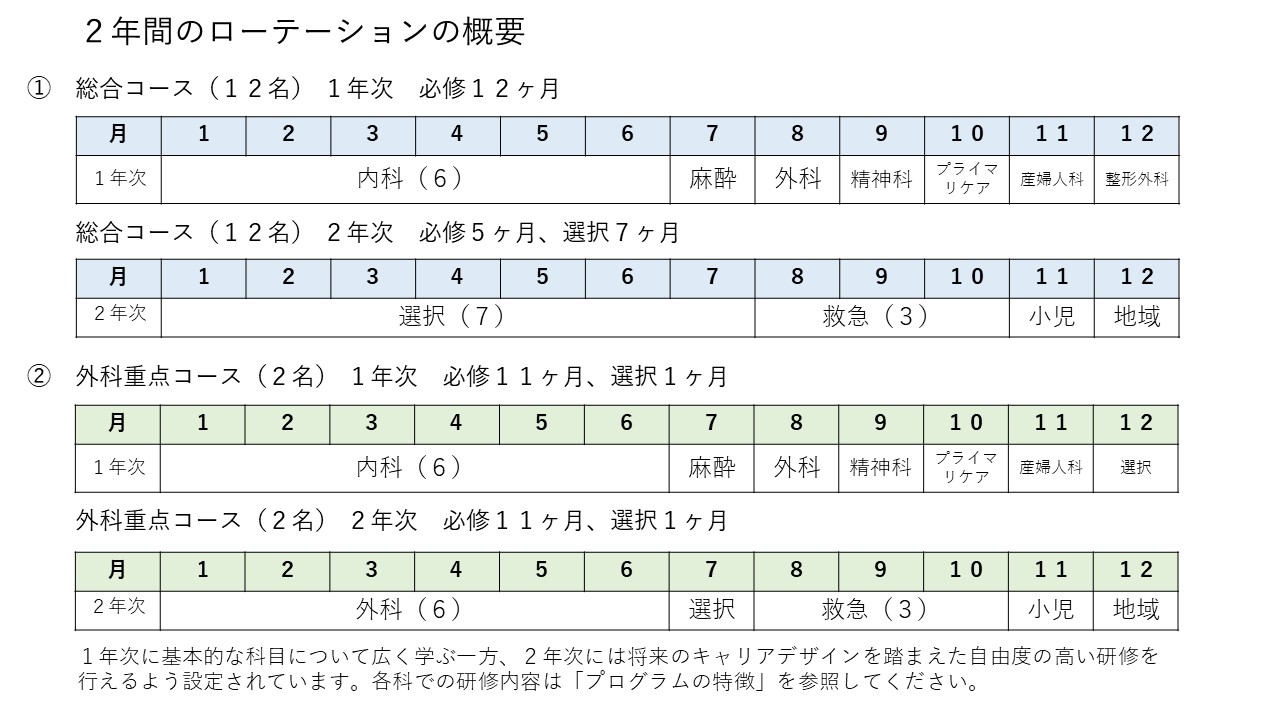
当院では、平成24年度採用よりプログラムを「総合コース」(プログラム責任者:大瀬貴元内科部長)、「外科重点コース」(プログラム責任者:山形誠一副院長)の2つのコースに再編した。プライマリケアを中心とした広く基本的な臨床技能を習得するという初期研修の理念に則った医師の育成を行う一方で、特に「総合コース」においては、幅広く、また多様な視点から医学的問題に対処できることを目標として自由選択期間を7ヶ月に設定し、将来の多様なキャリアデザインに対応しうる有意義な研修を提供することを目的としている。
【研修計画】
研修医は、各コースに定められた研修科目を2年間のうちにローテートする。基本研修(必修)科目は両コースに共通であり、1年次は臨床医学の基礎事項とならんで、医師にふさわしい礼儀・態度・患者やその家族との良好な人間関係の形成についても学ぶ。
臨床研修に先立って、看護の実態を理解し、実体験するため看護実習を行う。
・内科(総合コース・外科重点コースとも6ヶ月)
内科は、必修科目の大きな柱であり、循環器、血液、腎臓/糖尿病内分泌、呼吸器、消化器、脳神経内科、総合診療/膠原病内科の7分野のうち希望に基づき6分野をローテーションする。どの病棟診療科に所属しても専門領域のみを診るだけではなく、大きな内科全体の一分野として各分野の専門医の指導のもと内科全般について幅広く学ぶ機会がある。中でも総合診療分野(‘チームG’)では担当する各患者の問題点に対し総合的視点からアプローチする方法を学び、総合医としての素養を身につける。
・外科(総合コース・外科重点コースとも1ヶ月)
外科では、1ヶ月の限られた期間の中にあって、その分行き届いた指導と、経験症例が多くなるような配慮をしている。
・精神科(総合コース・外科重点コースとも1ヶ月)
精神科では、当院および昭和大学附属烏山病院で、うつ病や統合失調症など主要な精神神経疾患を含め、精神問題を有する患者の診療技能の基礎について学ぶ。
・麻酔科(総合コース・外科重点コースとも1ヶ月)
麻酔科はgood riskの全身麻酔を主に、麻酔を通して全身管理や基本的手技について学ぶ。
・産婦人科(総合コース・外科重点コースとも1ヶ月)
産婦人科は山手メディカルセンターにて腫瘍、周産期、生殖・不妊を中心として産婦人科のあらゆる分野の診療を学ぶ。
・救急総合診療部(総合コース・外科重点コースとも1ヶ月)
’プライマリケア研修’として、救急総合診療部に所属し、一般外来研修、一般救急診療および救急外来患者への対応に関する基礎的事項を学ぶ。
上記の11ヶ月の必修に加え、総合コースでは当院開設時からの中心診療科のひとつである整形外科で、1ヶ月間腰痛・骨折などプライマリケアにおいて重要な症候・疾患を学ぶ。外科重点コースは1ヶ月選択期間となる。
2年次においては、研修の幅を広げ、医療チームの一員としての役割を深く理解しながら診療を行って行けるよう配慮する。各コース共通の必修として、2年次に救急総合診療部の研修を3ヶ月、地域医療を1ヶ月必修とする。地域医療では当院と病院連携を行っている近隣のクリニックまたはJCHO地域研修病院で研修する。小児科は2023年からは5つの協力研修病院で、1ヶ月間小児科診療の基本を学ぶ。
上記の5ヶ月間の共通の必修科目に加え、「総合コース」では、自由選択期間7ヶ月の中で、全診療科の中から希望するものを選択し研修を行う。
「外科重点コース」では残り7ヶ月のうち外科6ヶ月を必修とし、外科診療チームの一員として、さらに深く外科診療の技能を習得する。さらに1ヶ月を自由選択期間とし総合コース同様、外科を含む全診療科の中から関連の深い1~2科目を選択し研修を行う。ただし、各自の自由選択科目については、研修実施前に研修運営委員会及び同管理委員会において、それがプログラムの目標に合致するものであるか審査し、承認することとする。
プログラムの概要
基幹型臨床研修病院
JCHO東京新宿メディカルセンター
協力型臨床研修病院
昭和大学附属烏山病院(精神科分野)
JCHO東京山手メディカルセンター(産婦人科分野・放射線分野)
聖母病院(産婦人科分野)
国立国際医療研究センター(小児科分野)
千葉県こども病院(小児科分野)
埼玉県立小児医療センター(小児科分野)
河北総合病院(小児科分野)
JCHO群馬中央病院(小児科分野)
焼津市立総合病院(小児科分野)
川口市立医療センター(小児科分野)
協力施設(地域医療)
JCHO秋田病院(地域研修)
JCHO高岡ふしき病院(地域研修)
JCHO宇和島病院(地域研修)
執行クリニック(地域研修)
新宿ヒロクリニック(地域研修)
コンフォガーデンクリニック(地域研修)
祐ホームクリニック(地域研修)
行える医療行為の基準
JCHO東京新宿メディカルセンターで研修医の行える医療行為の基準
当院における医療行為のうち研修医が指導医あるいは習熟した上級医の同席なしに単独で行ってよい医療行為の基準を示す。単独で行う場合でも事前に指導医や上級医と協議の上で慎重に行うことが望ましい。
地域医療研修での運用に当たっては各研修医療施設の実情に合わせて行っていただきたい。ここに示す基準は通常の診療における基準であって緊急時にはこの限りではない。
1)研修医が単独で行ってよいこと
- 一般的な診察
- 検眼鏡・耳鏡・鼻鏡・喉頭鏡検査、超音波検査、心電図
- 末梢静脈穿刺、静脈ライン留置、動脈穿刺、皮下の嚢胞・膿瘍の穿刺
- 皮膚消毒、包帯交換、創傷処置、気道内吸引、導尿、浣腸、胃管挿入
- 一般的な注射、輸血
- 局所浸潤麻酔
- 抜糸、ドレーン抜去、皮下の止血、皮下の膿瘍切開・排膿、皮膚の縫合
- 一般的な内服薬・注射・理学療法の処方(処方箋の作成の前に処方内容を指導医と協議する)
- 診断書・証明書の作成、ベッドサイドでの簡単な病状説明
2)研修医が習熟しているときのみ単独で行ってよいこと
- 気管カニューレ交換、小児の採血・動脈穿刺、深部の応急処置としての止血
- 経管栄養目的の胃管挿入
3)研修医が単独で行ってはいけないこと
- 内診、膣内容採取、コルポスコピー、子宮内操作
- 直腸鏡、肛門鏡、胃内視鏡、大腸内視鏡、気管支鏡、膀胱鏡
- 血管造影、消化管造影、気管支造影、脊髄造影
- ギプス巻き、ギプスカット、関節穿刺、関節腔内注射
- 中心静脈穿刺、動脈ライン留置
- 深部の嚢胞・膿瘍の穿刺、胸腔穿刺、腹腔穿刺、膀胱穿刺、骨髄穿刺
- 腰部硬膜外穿刺、腰部くも膜下穿刺、針生検
- 新生児や未熟児の胃管挿入
- 脊髄麻酔、硬膜外麻酔
- 深部の止血、深部の膿瘍切開・排膿、深部の縫合
- 抗精神病薬の処方、抗悪性腫瘍薬の処方、麻薬の処方
- 正式な場での病状説明、病理解剖、病理診断報告書の作成
見たい科・部をクリックしてください。
PDFで表示されます。
- 救急科
- プライマリケア
- 消化器内科
- 呼吸器内科
- 血液内科
- 循環器内科
- 腎臓内科
- 糖尿病内分泌内科
- 脳神経内科
- 膠原病内科
- 外科
- 整形外科
- 脊椎脊髄外科
- 脳神経外科
- 泌尿器科
- 眼科
- 産婦人科※1年次選択科目として東京山手メディカルセンターにて行います。
- 精神科
- 耳鼻咽喉科
- 皮膚科
- 小児科※2年次必修科目として協力型研修病院で行います。
- 形成外科
- 放射線診断科
- 放射線治療科
- 麻酔科
- 病理診断科
小児科
※五十音順に掲載
地域医療
- コンフォガーデンクリニック
- JCHO秋田病院研修プログラム
- JCHO宇和島病院研修プログラム(外科)
- JCHO宇和島病院研修プログラム(整形外科)
- JCHO宇和島病院研修プログラム(内科)
- 新宿ヒロクリニック研修プログラム
- 祐ホームクリニック研修プログラム
※五十音順に掲載
当院での専門研修プログラム
初期研修終了後の当院での専門研修についてはこちらをご覧ください。
研修医に対する評価
研修医による自己評価
PG-EPOC上の評価票を用いて自己評価
指導医からの評価
PG-EPOC上で評価票を用いて研修医を評価
指導者からの評価
PG-EPOC上でコメディカルの各部門代表者から研修医を評価
指導医に対する評価
研修医による評価
PG-EPOC上で評価票を用いて研修医が指導医を評価
研修アンケート(研修医による評価)
研修プログラム評価
研修医による評価
当院オリジナル自己評価表
研修アンケート
PG-EPOC上で研修プログラム評価
評価時期
評価時期は研修医・指導医・指導者による評価は各科ローテーション毎、研修アンケートは半期毎に行う。PG-EPOC上での経験目標、到達目標、レポートは全研修期間での評価であるが、行動目標、経験目標A、B、Cにつき遅滞なく入力していく。それぞれの評価項目に応じ、指導を受けた指導医に評価依頼を行う。評価依頼を受けた指導医はその項目に対して研修医評価を行う。レポート提出も同様。プログラム評価は研修の修了に合わせて行う。
研修修了判定
臨床研修修了判定基準
研修実施期間
2年間の研修中の休止日数が90日以下であること(土日祝日を除く)。
臨床研修の到達目標
経験目標のうち必修項目を100%経験していること。
経験が求められる疾患・病態のうち70%以上(29症候+26疾患)を経験していること。
経験症例等のレポート提出
全ての経験症例等レポートを指定形式で記載し、指導医の承認が得られていること。
臨床医としての適性評価
「安心、安全な医療の提供ができない場合」、「法令・規則が遵守できない者」に関しては修了を認めない。
修了認定について
研修管理委員会は、研修医の研修期間修了に際し、上記研修修了基準にもとづいた臨床研修に関する当該研修医の評価(総合判定)を行い、その結果を病院長に対して報告する。病院長は,研修管理委員会の評価に基づき、修了認定された当該研修医に対して,必要事項を記載した臨床研修修了証を発行する。
評価の結果、当該研修医が研修を修了していないと認められる場合は、速やかに当該研修医に対して、理由を付してその旨を文書で通知する。