診療・各部門
診療内容
糖尿病入院について
当院では、血糖の管理が不十分、治療方針が定まっていない、合併症が進んでいる、食事療法が上手く実践できないなど、様々な糖尿病治療の問題点を解決すべく、入院治療を行っています。主治医と相談の上、必要と判断された場合には積極的に活用していただくことをお勧めします。
1.2週間コース
血糖値をコントロールし、それぞれの方に合った最適の治療方針を決め、合併症についてひととおりの検査を行うことができます。また糖尿病およびその治療について十分にご理解していただくよう、スタッフがご指導いたします。
2.1週間コース
外来で血糖管理がうまくいかない(食事療法/内服薬/インスリン投与法の見直し)、急にコントロールが悪化した(初めて診断された方も含め)、新たにインスリン注射を始めるにあたり実際の方法を十分に習得したいなど、種々のニーズに対応いたします。
3.週末入院(3-4日間コース)
原則として、木曜日午後に入院、金曜日は検査日とし、土曜?日曜まで食事療法を体験、血糖値の動きを調べ、治療方針の見通しをたてます。血糖値の自己測定やインスリンの自己注射などを実体験することもできます。また糖尿病の基本的事項について学んでいただくことができます。
糖尿病ラウンド(回診)について
当院では糖尿病以外の目的で入院された方についても、血糖管理や治療法の見直し、合併症の評価など、必要に応じてスタッフが対応しております。具体的には毎週1回(火曜日午後、別館は金曜日午後)、糖尿病担当医と看護師・栄養士が院内全病棟を回診し、糖尿病をもっている患者さんの経過についてチェックし、主治医や病棟からの要請に応じて診療に関わることとなります。入院中、糖尿病治療についての質問や要望がありましたら、主治医にお申し出ください。
インスリン分泌能検査について
あなたの膵臓は悲鳴を上げていませんか?それとも疲れていませんか?
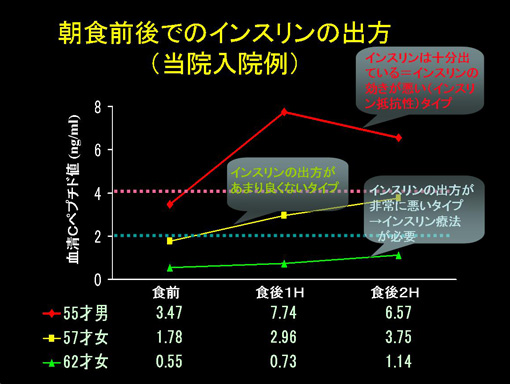
当院に入院された患者さんには,ご自身の膵臓からインスリンが,どの程度出ているのかを簡単な検査で評価することにしています.図は,当院にほぼ同じ時期に入院された3名の(2型)糖尿病の方のインスリンの出方を,朝食前,朝食後1時間,2時間で測ってみた結果を示しています.ここでおわかりのように,血糖値がほぼ同程度に高い(HbA1c 9-10%)といっても,インスリンの出方にはかなりの個人差があります.私たちは,おひとりおひとりについてインスリンをどのくらい出せる力があるのか,そしてインスリンが出ていてもどのくらいはたらいているのか(インスリンの効きやすさ/効きにくさ)を評価して,それを基に治療方針を決めることを心がけています.
インスリンが過剰に出ている方
インスリンは決して多ければよいというものでもありません.インスリンのはたらき(効き)が悪くなる(「インスリン抵抗性」と言います)と,膵臓は何とか血糖値を下げようとして,よけいにインスリンを出すようになります.その結果,血液中のインスリン値は高くなりますが,血糖値は下がっていません.このような状態は,肥満や運動不足がちの人によく見られるもので,膵臓に大きな負担がかかっている状態,言ってみれば膵臓が悲鳴をあげている状態ですね.
インスリンの出が悪い方
何と言っても,体の中で血糖値を下げてくれるのはインスリン(だけ)です.インスリンがある一定以上なければ,どんなに食事や運動に気をつけても血糖値を下げることはできません.もともと日本人やアジア人はインスリンを出す能力が欧米人に比べて弱いことが指摘されていますが、特に長い間、血糖コントロールが悪い状態が続いていた方ではインスリンの出方が弱い(膵臓が疲れきってしまった?状態)ことが多いのです。このような方は,飲み薬の効果も出にくいことがあり,場合によってはインスリン注射を行わないときちんとしたコントロールができないということになります.また,もしかすると1型糖尿病(膵臓のインスリンを出す細胞が破壊され,やがてはインスリンが極度に不足する)である可能性もあります.然るべき検査を行い,行うべき治療を正しく判断することが大切です.
病棟・外来看護師より:療養生活について
当院では病棟・外来ともに専任の看護師を中心として、糖尿病患者さん・そのご家族の療養のお手伝いをしております。
病棟
糖尿病・代謝・内分泌担当6B病棟では、患者様の家族・生活背景をもとに、退院後もより良い療養生活が送れるように看護師がサポートしております。さらに、患者さん一人一人に合わせて、学習用のビデオ視聴や理解度チェックリストなどの実施により個別的な援助を提供しております。また、入院患者さんの病状把握や生活環境の把握、今後の方針の確認を行い、個々の患者さんにあった療養生活への看護ができるように、医師・看護師等スタッフ間で話し合い治療や看護に取り組んでいます。
外来
内科外来では、糖尿病の担当看護師が患者さんの療養相談に応じたり、フットケアを行ったりしています。
生活相談外来 :毎週木曜日13:30~
フットケア外来:毎週水曜日13:30~
上記日程・予約制で行っております。
生活相談とは・・・療養についてどのようにしたらよいかを、患者さんとともに考え「糖尿病と上手に付き合い生活をしていくことができるように」調整を図るための相談の場です。
フットケアとは・・糖尿病で血糖値が高い状態が続くと併症による神経障害や動脈硬化による血流障害がおこりやすく、真菌や細菌などの感染に対する抵抗力が低下します。神経障害があると痛みを感じにくいために、ケガや火傷に気がつきにくく発見が遅れがちとなります。適切な処置ができない状態になると、傷が悪化し、悪い方向に進むと壊疽(えそ)に至ってしまいます。これを予防するためには、患者様の日々の足のお手入れが必要になります。
当外来では、足の知覚検査や皮膚の状態(きず、血流など)を観察することにより、これからのお手入れ方法や注意点などをお伝えしております。
栄養士より:食事療法について
糖尿病は、食事療法がその治療の基本にありますが、通常は症状がほとんどないか、あっても軽いために、つい食事療法の実践がおろそかになりがちです。食生活の改善によって健康な状態に近づけることができますので、食事療法の基本を知っていただき、正しく実践出来るように管理栄養士が皆様の食生活の療養をお手伝いいたします。
入院・外来患者さんに個別の栄養相談は、月曜から金曜までの午前10時から午後4時まで行なっています。患者さん、ひとりひとりのライフスタイルに合わせた食事の摂りかたや改善方法、お惣菜・外食などについてアドバイスいたします。どうぞ、お気軽にご予約下さい。
また、糖尿病教室を毎月3回(第2、3、4金曜日)開催しております。毎回異なるテーマについて講義を行う形式となっており、スタッフ(医師・臨床検査技師・薬剤師・理学療法士・管理栄養士)がわかりやすくお話します。食事療法については第1回と第3回に管理栄養士が担当いたします。
薬剤師より:薬物療法について
薬剤部の糖尿病患者さんへの関わりについて
糖尿病治療の基本は、ご存じのように食事療法と運動療法です。そして、これらの生活習慣の改善を図っても効果が不十分な場合には、薬物療法が追加されます。薬物療法は、様々な特性を持つ糖尿病治療薬が患者さんの病態に合わせて選択され、良好な血糖コントロールを得ることを目標として行われます。しかし、せっかくの治療薬でも、服用時間を間違えたり、服用を忘れたりすると十分な効果が得られなくなってしまいます。また、糖尿病の治療には患者さんの自己管理、すなわち患者さんが自ら薬とうまく付き合っていくことがとても大切です。そのために、薬剤部では、内服薬の作用や服用時間、他の薬との飲み合わせなどについて説明を行っています。また、インスリンの特性や自己注射の手技の確認、保管方法などの説明を通じて、患者さんが良好に薬とお付き合いできるようにサポートしています。
一方、糖尿病の治療にとって心強い味方となるはずのくすりも、不適切な使われ方をしますと重大な副作用を起こす危険性があります。薬剤部では、こうしたことのないよう、安全なくすりの使用という点にも心を配り、患者さんが安心して薬物治療を行えるよう、支援させていただきたいと思います。
薬剤師はこれらの活動のなかで、患者さんのお話をじっくり伺いながら、生活面や治療上の問題点などについて考え、他の医療スタッフと連携を取りながらチーム医療を進めています。
理学療法士より:運動療法について
毎月1回(第3金曜日)、糖尿病教室で糖尿病予防・治療のための運動指導を行なっています。以下、運動療法のポイントをご紹介します。患者さんが正しく運動療法を理解し、実践していただけることを願っております。
運動のポイント:
- 1)運動を始める前、そして始めてからも、医師の診察を受け、ご自分の身体が運動してよい状態 (循環器や骨・関節の病気の有無・程度など) なのか,どんな運動をどれくらい行なえばよいのかを、そのつど確認することが最も大事です。
- 2)正しい食事と正しい運動を併行して継続することが、車の両輪のように重要です。
- 3)運動は、最大酸素摂取量注)の50%前後の強度で1回15~30分、1日2回(日本糖尿病学会編 糖尿病治療ガイド 2006~2007)、週3~5回がおおよその目安です。話しながら歩く程度の速歩き・ジョギング・サイクリング・水中歩行・水泳などの有酸素運動、ダンベル・ゴムチューブなどを利用した軽い筋力(レジスタンス)運動を組み合わせて(特に高齢の方)実行するようお薦めします。
- 4)運動の前後に身体のストレッチ(ケガを防ぎ、疲労回復のために)が大切です.準備体操・整理体操を、5~10分必ず行ないましょう。
健やかで実りある人生を過ごすことを目標に、運動についてご一緒に学び、かかりつけ医師とそのつど相談しながら、ご自分のからだとも対話しつつ、快適な運動を長期にわたり続けてみましょう!(長続きのコツは、楽しく・主体的に・おおらかに、です)
注)最大酸素摂取量:運動中、単位時間(1分間)あたり体内に取り入れることができる酸素の最大量を表します。
理学療法士: 佐藤金次郎
検査技師より:検査について
糖尿病は自覚症状がない場合が多いので、定期的なチェックが必要です(「検査の病気」とも言われています)。検査室では糖尿病の診断や治療経過を見るために、血糖検査、ヘモグロビンA1c(HbA1c)、尿検査、インスリン、Cペプチド、腎機能検査、脂質検査など、多くの検査を出来る限り迅速に行っています。糖尿病合併症の検査として安静時心電図、負荷心電図、下肢の動脈硬化を調べるABIや頚動脈超音波検査、神経障害を調べる神経伝達速度、そして脂肪肝(非アルコール性も含む)の指標や膵臓・腎臓などのチェックのために腹部超音波検査も行っています。
その他に,血糖自己測定器の貸し出しおよび指導を行っています。自分で血糖を測定すると、日常の行動や食事がいかに血糖値に影響を及ぼしているかが実感できます。糖尿病とうまく付き合っていくには血糖値を適正にコントロールする必要があります。患者さんが血糖自己測定器を正しく使用し、自己管理に十分活用していただけるよう支援させていただきたいと思います。
メッセージ
ご挨拶
糖尿病と診断された皆様は、どのような思いで治療に取り組もうとされているのでしょうか?ご自身の健康について改めて考え直す機会となった方、ただでさえ忙しい毎日の中できちんとした管理など出来そうもなく、とまどっていらっしゃる方、とはいえ「やっぱり合併症について不安だ」という方、「自分だけは大丈夫」と自信満々(?)の方、「糖尿病って、いったい何?(自分は健康なんだけど)」という方…
糖尿病はひとつの病気ではありません。‘血糖値が高くなる病気’という点で共通ではあっても、その血糖値が高くなっている背景(原因)には、人それぞれ違った要因があるのです。私たちは、患者さんひとりひとりについて、糖尿病をもたらしている原因や体質について判断し、それをわかりやすく説明して、正しい治療ができるよう力を尽くしていきたいと考えています。「なぜ血糖値が高くなってしまったのか?」「どのように改善したらいいのか?」「なぜこの薬を使うのか?」「なぜこの検査をするのか?」「合併症の状態は?」「合併症を防ぐためにどうすればよいのか?」など、患者さん自身が納得していなければ、本当の意味で病気に取り組むことは出来ないのではないかと思うからです。
加えて、糖尿病の治療は日々の生活の中で行っていかなければなりません。ところが、生活も人それぞれ、仕事も違えば、生活パターンも、家庭の状況も、そしてどのような生活を望み、どのような治療を行いたいかという希望も全く違います。私たちは、「糖尿病だから、このような生活をしなさい」と一方的かつ一様に治療を押し付けるのではなく、なるべく患者さんの生活を尊重して治療方針を決めたいと考えています。
そして最後に、安心して、合併症や治療による弊害を起こさない安全な治療が行えることを心がけていきたいと思います。
このような治療を実践していくためには、医師や看護師だけでなく、栄養士、薬剤師、臨床検査技師、理学療法士などが、それぞれ専門の知識や技術を生かし、患者さんと協力して理想的な治療を追求していく姿勢が大切です。当院では平成20年4月より糖尿病診療チームが正式な院内診療活動として認められ、関係各部署が力を合わせて糖尿病患者さんの診療に取り組む体制をつくりました。当院の糖尿病診療チームは、糖尿病担当医師2名、看護師5名、栄養士2名、臨床検査技師3名、薬剤師1名、理学療法士1名、医事課職員1名、以上15名で構成され、メンバーには糖尿病看護認定看護師1名、糖尿病療養指導士6名、糖尿病看護講習修了者2名が含まれています。診療チームメンバーは同時に病院糖尿病診療委員会の委員でもあり、毎月定例会を開催し、よりよい診療体制を築きあげるべく、様々な視点から検討を重ねております。
糖尿病について正しい知識をもち、何よりも自分の体についてよく知っていただき、それを基に適切な治療を行い,ご自身の健康を維持していただけるよう、糖尿病診療チームメンバー一同、心より願っております。
当院における糖尿病診療の理念(大切にしたいこと)
わたしたちは、次のようなことを常に心がけて、糖尿病の診療を行っていきたいと考えています。
- 患者さんにわかりやすい医療
- 患者さんの生活を尊重する医療
- 安全・安心の医療
糖尿病教室のご案内
詳細はこちらをご覧ください。
問合せ先
JCHO東京新宿メディカルセンター TEL 03−3269−8111(代表)
栄養部 内線2535 検査室 内線2442
内科外来 内線2320、2321、2322、2323
取り扱う主な疾患
糖尿病診療チームは、受診されている診療科を問わず、当院外来通院中および入院中の患者さんの糖尿病全般(1型、2型、その他の原因による高血糖および治療に伴う低血糖)について対応させていただきます。糖尿病以外の病気でおかかりの方も、気軽に糖尿病についてご相談ください。
糖尿病診療チームが関わる患者さん
- 糖尿病:1型糖尿病、2型糖尿病、その他の原因による糖尿病
- 入院中の糖代謝異常(高血糖、低血糖):初めて糖尿病を指摘された方、副腎皮質ステロイドなど薬剤による高血糖、高カロリー輸液など治療に伴う血糖異常、糖尿病の治療による低血糖など
診療実績
当院に糖尿病で通院中の方の他、常時70-100名の糖尿病をお持ちの入院患者さんについて、必ず毎週1回以上、糖尿病の治療・ケアに関するチェックを行っております。
スタッフ紹介
こちらをご覧ください。
外来担当医
こちらをご覧ください。